María tiene 35 años y nunca ha dejado de trabajar. Entre el comercio ambulante para su subsistencia, el cuidado de sus hijos y las tareas del hogar, el tiempo siempre es escaso. Hace unos meses, decidió hacerse un Papanicolaou en su centro de salud. El resultado llegó rápido: “negativo para lesiones malignas”. Una buena noticia, aparentemente. Pero no del todo. El informe también señalaba inflamación. Nadie le explicó mucho más. No hubo seguimiento. María volvió a su rutina, con una molestia persistente que aprendió a normalizar. Como miles de mujeres, salió del sistema de salud con más preguntas que respuestas. Su historia no es excepcional. Es una forma de tránsito silencioso por el sistema de salud.
Cada año, más de 350.000 mujeres mueren en el mundo por cáncer de cuello uterino. Casi el 90% de estos casos ocurre en países de ingresos medios y bajos, donde prevenir sigue siendo más difícil que curar. Bolivia forma parte de ese mapa desigual: registra una de las tasas más altas de incidencia y mortalidad en América Latina por una enfermedad que, en la mayoría de los casos, es evitable.
Bolivia registra la tasa más alta de incidencia y mortalidad por cáncer de cuello uterino en América Latina. Cada día, entre cuatro y cinco mujeres mueren por una enfermedad que, en la mayoría de los casos, podría prevenirse con un diagnóstico oportuno. Sin embargo, apenas alrededor del 14 % de las mujeres accede regularmente al examen de Papanicolaou, según la investigación de “Desigualdades geográficas en la cobertura de detección del cáncer de cuello uterino en Bolivia” . Esta cobertura nacional es alarmantemente baja, una cifra muy distante del objetivo del 70% propuesto por la OMS. Según esta investigación liderada por Carla Huanca Challgua, publicada en 2025, el acceso al Papanicolaou varía drásticamente entre municipios y departamentos:
La cobertura general fue baja. En el 2022, en Bolivia se aplicó el tamizaje del cáncer cervicouterino a alrededor del 14% de las mujeres de entre 20 y 69 años. Se observan importantes inequidades geográficas en las tasas de cobertura tanto entre departamentos como entre municipios. A nivel municipal hay grandes diferencias, con valores que van del 59% a menos del 1%. Se observaron zonas de cobertura alta en el nordeste y el sudeste de Bolivia, concretamente en los departamentos de Pando, Chuquisaca y Tarija, mientras que las zonas de cobertura baja se ubicaban en los departamentos de Beni y Santa Cruz.
Los hallazgos de la investigación subrayan que factores como la dispersión poblacional, el acceso limitado en comunidades indígenas y las diferencias en el desarrollo económico local profundizan estas disparidades.
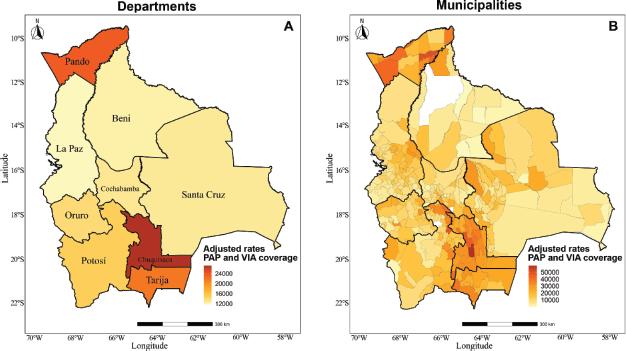
La investigación revela que en zonas de alta cobertura como Pando, a pesar de sus dificultades de acceso, se destaca por el uso de la inspección visual con ácido acético (IVA), una prueba de bajo costo y fácil aplicación, además de campañas de prevención activas. En Tarija su alta cobertura se asocia con un PIB superior al promedio nacional y a la implementación temprana de la cobertura universal de salud en 2006, mucho antes que el resto del país. En Chuquisaca se atribuye a la creación de un Instituto de Oncología en 2018 para mejorar la detección temprana y a la Ley Departamental 415, que financia el diagnóstico, tratamiento y seguimiento de varios tipos de cáncer. Mientras en zonas de baja cobertura como Beni o áreas rurales de Santa Cruz, donde la población es más dispersa y existe una fuerte presencia de pueblos indígenas, el acceso a servicios de salud es limitado, por la distancia, la falta de infraestructura, la escasez de personal médico, las barreras lingüísticas y culturales.
En el departamento de Cochabamba el 13% de las mujeres accede al tamizaje, una cifra que se sitúa por debajo del promedio nacional de 14%.
Paradójicamente, las regiones metropolitanas donde se concentra más del 70 % de la población y la actividad económica presentan coberturas más bajas. Esto se debe a que la alta densidad poblacional puede superar la capacidad de tamizaje, generando largos tiempos de espera. También existe un posible subregistro de pruebas realizadas en el sector privado de estas regiones, donde el número de pruebas de tamizaje (Papanicolaou o IVA) realizados en estos servicios privados no son reportados al Sistema Nacional de Información en Salud (SNIS-VE) lo que contribuye a una subestimación de las tasas de cobertura en estas regiones, por ello es esencial fortalecer el sistema de vigilancia mediante un registro integral que rastree todas las pruebas de tamizaje, incluyendo las del sector privado.
Según el Comité de análisis de la información CAI 2018 del Ministerio de Salud y Deportes, en Bolivia las tasas de Papanicolaou de 2005 a 2016 nunca superaron el 16% y a la fecha no ha cambiado ese contexto en varios municipios de Bolivia.
Sacaba digitaliza el monitoreo del Papanicolaou
Sacaba cuenta con PAP Sacaba, una iniciativa de innovación pública orientada a fortalecer la prevención del cáncer de cuello uterino mediante la digitalización del monitoreo del Papanicolaou. En respuesta a limitaciones estructurales en la gestión del programa municipal, caracterizadas por registros manuales dispersos y baja trazabilidad de resultados.
Entre 2024 y 2025, más de 8.400 pruebas de Papanicolaou fueron registradas en 23 establecimientos de salud públicos del municipio. Es un volumen significativo. Sin embargo, cuando se contrasta con la población objetivo —más de 63.000 mujeres en edad fértil— la cobertura alcanza solo el 13,3%. Cifra por debajo del objetivo del 70% propuesto por la OMS.
De la gestión 2024-2025.
De 63.112 mujeres en edad mujeres en edad fértil (Censo 2024).
No detecta lesiones malignas.
A primera vista, los resultados parecen tranquilizadores: más del 80% de las pruebas no detecta lesiones malignas. Es el tipo de cifra que suele presentarse como evidencia de que el sistema funciona. Pero basta mirar con más atención para que esa lectura se fracture. Porque esos resultados “negativos” vienen acompañados, en su mayoría, por inflamaciones persistentes y cambios celulares reactivos. No son cáncer. Pero tampoco son normales. Son señales de infecciones no resueltas, de tratamientos incompletos o de barreras que impiden sostener la atención en el tiempo. Siendo una población femenina con afecciones crónicas normalizadas. El Papanicolaou, en Sacaba, no solo mide células. Expone condiciones de vida. Detrás de cada inflamación hay una historia que rara vez aparece en el registro clínico: falta de información, dificultades para acceder a controles, tiempos que no alcanzan, consultas que no continúan. En muchos casos, el malestar se vuelve parte de la vida cotidiana. Donde el cuerpo habla, pero el sistema de salud no siempre responde.
Los datos revelan riesgos
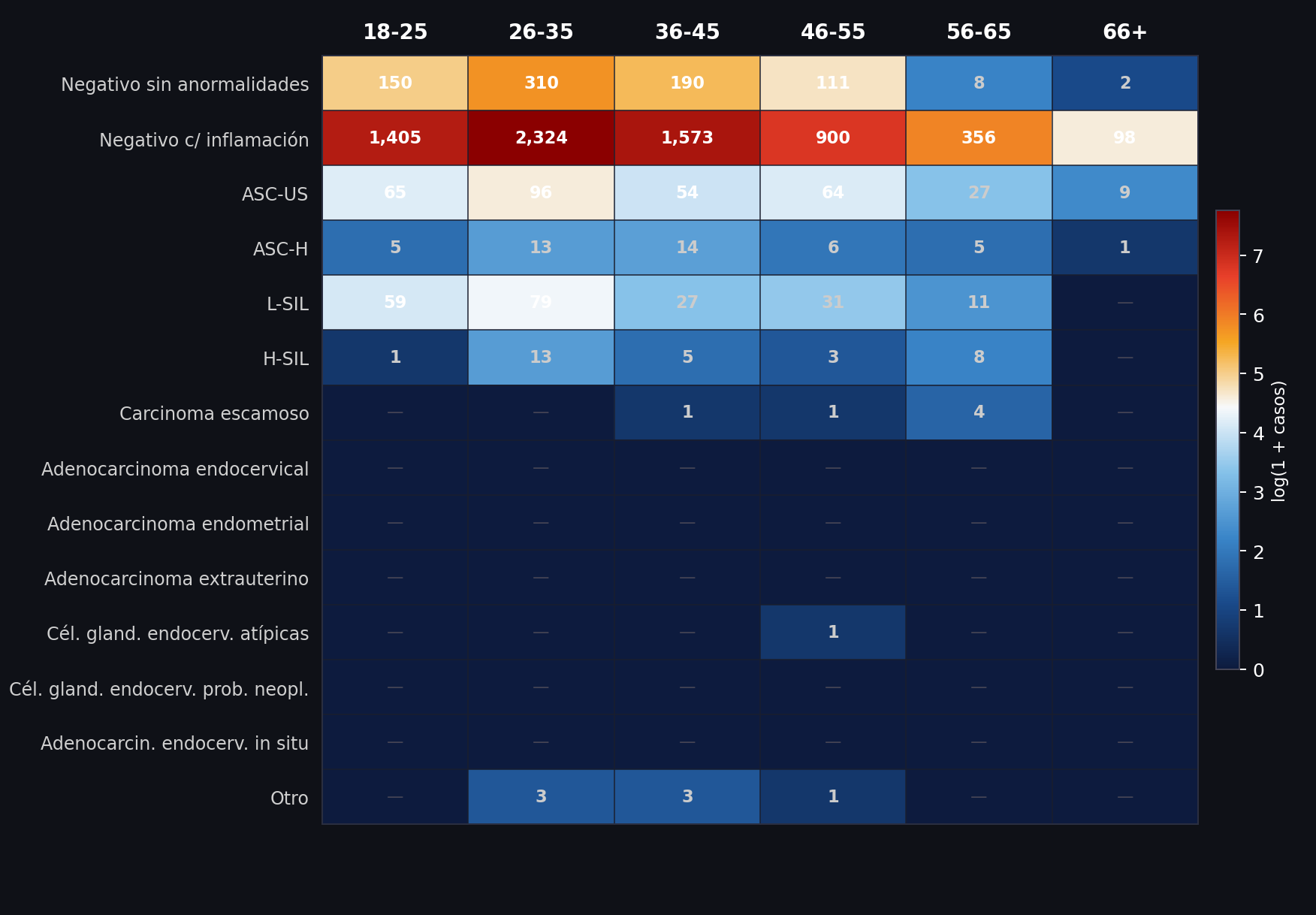
Más de 300 mujeres presentan células escamosas indeterminadas (ASC-US) . Otras 200 registran lesiones intraepiteliales de bajo grado (L-SIL), generalmente asociadas al Virus del Papiloma Humano (VPH). Son diagnósticos que no implican cáncer inmediato, pero sí una advertencia clara: requieren seguimiento. Ahí debería comenzar la fase más crítica del cuidado.
Las lesiones de alto grado (H-SIL) —menos frecuentes pero más peligrosas— aparecen en distintos grupos de edad. En mujeres jóvenes, sugieren exposiciones tempranas al riesgo y vacíos en la prevención, incluida una cobertura aún insuficiente de la vacunación contra el VPH. En mujeres mayores, evidencian trayectorias de atención interrumpidas: controles que no se realizaron, diagnósticos que llegaron tarde, tratamientos que no se completaron. En ambos casos, el patrón es el mismo. El problema no empieza con el cáncer. Empieza mucho antes.
Los casos de cáncer invasivo, aunque menos numerosos, son los más contundentes. Se concentran en mujeres de mayor edad y reflejan el carácter acumulativo de la enfermedad. El cáncer, en estos casos, no aparece de forma repentina. Es el resultado de una cadena de omisiones: consultas postergadas, seguimientos incompletos, oportunidades perdidas. Cada diagnóstico tardío habla de un proceso previo donde el sistema no logró sostener el cuidado.
Incluso los silencios del sistema dicen algo. En los registros, las mujeres mayores de 65 años aparecen muy poco. No necesariamente porque estén fuera de riesgo, sino porque quedan fuera de las estrategias de prevención. Como si el cuidado tuviera una edad límite. Pero el cuerpo no responde a criterios administrativos. Y la exclusión también enferma.
Entonces, la pregunta central deja de ser cuántas mujeres acceden al examen. La pregunta es otra: ¿qué ocurre después del diagnóstico? La respuesta es incómoda. Muchas mujeres no logran completar el seguimiento médico. Los motivos son múltiples y se entrelazan: costos de vida externos al tratamiento, tiempos incompatibles con las tareas de cuidado, miedo, desinformación o experiencias previas negativas en el sistema de salud. No es solo una falla sanitaria. Es una expresión de desigualdad de género. Porque el tiempo de las mujeres no es solo suyo. Está atravesado por responsabilidades domésticas, trabajo no remunerado y expectativas sociales que relegan su propia salud. En ese contexto, postergar un control médico no es una decisión individual aislada, sino el resultado de una estructura que prioriza otras urgencias, y es así que la enfermedad avanza en lo que no se atiende.
Conclusiones
El cáncer cervicouterino en Bolivia no persiste por falta de diagnóstico. Persiste porque el cuidado se interrumpe. Los datos de Sacaba muestran un sistema que logra identificar el riesgo, pero no sostener a las mujeres en el proceso. Las pruebas se realizan, los resultados llegan, pero el seguimiento se diluye entre tiempos que no alcanzan, costos que se acumulan y responsabilidades que recaen desproporcionadamente sobre las mujeres.
La prevención, en este contexto, queda incompleta. Las inflamaciones que se repiten, las lesiones que requieren control y los casos de cáncer que aparecen en edades avanzadas no son hechos aislados. Son parte de una misma trayectoria: la de un sistema que abre la puerta al diagnóstico, pero no siempre acompaña hasta el final. Cerrar esa brecha no es solo una tarea médica. Es una tarea social.Implica reconocer que la salud de las mujeres no depende únicamente de su decisión de acudir a un servicio, sino de las condiciones en las que viven, trabajan y cuidan. Implica entender que sin continuidad no hay prevención, y que sin enfoque de género, el sistema seguirá dejando a muchas fuera.
María siguió con su vida, aprendiendo a convivir con una inflamación que dejó de parecerle urgente y empezó a sentirse normal. Con el tiempo, los controles anuales quedaron atrás. Cuando finalmente le detectaron lesiones, ya no estaba en la etapa de prevenir, sino de contener. Intentó seguir el tratamiento, pero los costos la obligaron a interrumpirlo. Su historia no es aislada. Se repite, una y otra vez, en la vida de miles de mujeres que transitan entre diagnósticos incompletos y cuidados de salud que no logran sostenerse.
